Je komt in ons ziekenhuis voor het inbrengen van een Hickman katheter. Een Hickman katheter is een soepel slangetje dat we onder je huid in een groot bloedvat plaatsen. Medicijnen, vocht of voeding kunnen dan door dat slangetje direct in je bloed komen. Een soort infuus dus.
Een Hickman katheter inbrengen
Hickman katheter bestaat uit twee woorden:
Hickman: zo heet de dokter die dit heeft uitgevonden.
Katheter: betekent een dun buigzaam buisje of slangetje.
Broviac is een andere naam voor de Hickman katheter; zo heet de dokter die een vergelijkbare katheter heeft gemaakt. In andere ziekenhuizen gebruiken ze die naam soms.
Wanneer krijg je een Hickman katheter?
- Als je voor langere tijd medicijnen, vocht of voeding moet krijgen door een infuus.
Waarom een Hickman katheter?
- Sommige medicijnen kunnen prikkelen en je bloedvat beschadigen. Dat gebeurt vooral als je die medicijnen lang en vaak nodig hebt. Een Hickman katheter zit in een groot bloedvat. Daarin stroomt je bloed heel snel. De medicijnen mengen dan snel met je bloed. Je bloedvat beschadigt dan niet zo snel.
- Als een bloedvat bij een gewoon infuus beschadigd is, doet het pijn. Het infuus moet er dan uit en je krijgt weer een nieuw infuus. Een Hickman katheter kan veel langer blijven zitten. Je hoeft niet steeds weer opnieuw geprikt te worden.
- Bloed afnemen uit een Hickman katheter is heel eenvoudig. Je voelt er niets van. Je hoeft niet geprikt te worden. Helaas lukt het niet altijd bij elke Hickman om er bloed uit af te nemen.
- Een Hickman katheter is gemaakt van siliconen. Dat is een soort plastic waar je lichaam goed tegen kan. Je lichaam stoot het niet af. Je krijgt er geen allergische reactie van.
Thomas (11 jaar):”Ik vond het eerst maar een raar idee, zo’n slangetje dat zo lang in mijn lijf zou zitten. Nu ben ik er heel blij mee: niet meer zo vaak geprikt worden en geen lastige infusen meer in mijn handen en armen!”
Je krijgt de Hickman katheter tijdens een operatie.
Van de operatie zelf merk je niks, want je bent onder narcose. Narcose wil zeggen dat je gaat “slapen” met behulp van medicijnen. Je voelt dan helemaal niets meer.
Het inbrengen van de Hickman katheter duurt ongeveer 60 minuten.
Je vader of moeder mogen de hele dag bij je blijven. Alleen niet tijdens de operatie. Maar dat merk je niet, omdat je dan onder narcose bent.
Je krijgt een Hickman katheter op de operatieafdeling van het WKZ, afdeling Dromedaris. Als je al in het ziekenhuis ligt, ga je vanuit je eigen afdeling naar afdeling Dromedaris. Als je van thuis komt, ga je eerst naar de afdeling dagbehandeling: afdeling Kameleon. Locatie WKZ -1e verdieping.
De Hickman katheter
Een Hickman katheter is een soepel slangetje dat gemaakt is van siliconen. Een deel van de Hickman katheter zit onder de huid. Dat zie je dus niet. Een deel zit boven de huid. Dat zie je dus wel. Aan dit deel sluiten we een slangetje aan met medicijnen, vocht of voeding. We noemen dat een infuuslijn.
Waar zit een Hickman katheter?
Een Hickman katheter zit links of rechts op je borstkas. Om de katheter in te brengen krijg je een sneetje van ongeveer 5 millimeter net onder je sleutelbeen. Aan dezelfde kant krijg je wat lager op je borstkas een tweede sneetje. Tussen de twee sneetjes maken we onder de huid een tunnel. Hierin komt de Hickman katheter. Van onder naar boven. Bij het onderste sneetje zit een viltje. Net onder de huid. Je voelt aan de buitenkant een kleine bobbel.
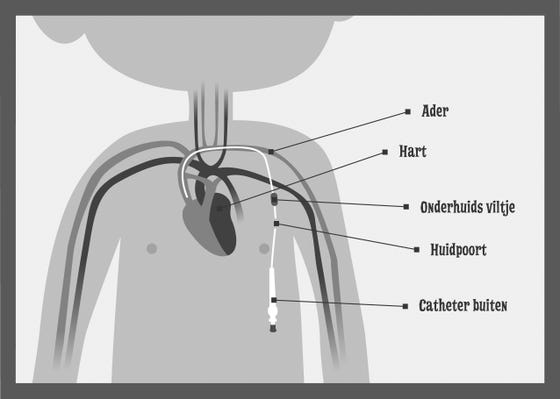
Wat doet het viltje?
Het viltje groeit vast aan de huid. Dit duurt een week of drie. Als je problemen hebt met je afweer, kan het langer duren. Door het viltje blijft de Hickman katheter op zijn plaats. Ook zorgt het viltje er voor dat ziekmakers (bacteriën) niet zo makkelijk in je lichaam kunnen komen en voor een ontsteking kunnen zorgen.
In welk bloedvat zit de Hickman katheter?
De Hickman katheter zit in een groot bloedvat vlak onder je sleutelbeen. Hij wordt bij het bovenste sneetje in het bloedvat geschoven.
Hoe ziet de Hickman er uit?
Bij het onderste sneetje zie je het slangetje in je huid zitten. We noemen dat ook wel de insteekplaats of de huidpoort. Er zit een stevig, wat dikker stukje op het slangetje. Hier zit een klemmetje op. Met dit klemmetje kunnen we de Hickman katheter open en dicht zetten. Het klemmetje mag alleen op dit verdikte stukje van de katheter komen. Zo gaat de katheter niet kapot. Het uiteinde van de Hickman katheter is ook wat dikker. Hierop kunnen we een spuit of infuuslijn zetten. Ook kan er een afsluitdopje op komen als we de Hickman katheter niet gebruiken.
Voorbereiding uitklapper, klik om te openen
Vóór het inbrengen van de Hickman katheter: de POS-poli
Vóór je de Hickman katheter krijgt, heb je een afspraak op de POS-poli. POS-poli is de afkorting van: Pre Operatief Spreekuur. Dat betekent: het spreekuur vóór een onderzoek, behandeling of operatie onder narcose.
Narcose wil zeggen dat je gaat “slapen” met behulp van medicijnen zodat je niks van de operatie voelt. We noemen dit wel slapen maar het is geen gewone slaap. Als je onder narcose bent, kun je niet uit jezelf wakker worden. De anesthesioloog is de dokter die jou de slaapmedicijnen geeft. Hij zorgt voor jou als je onder narcose bent. Hij zorgt er ook voor dat je weer wakker wordt als de ingreep klaar is. We noemen hem ook wel de slaapdokter.
De POS-poli is in het WKZ op de 1e verdieping bij receptie 8.
Op de POS-poli heb je, samen met je ouders een gesprek met de POS-verpleegkundige of met de slaapdokter.
Wat gebeurt er op de POS-poli?
Ze willen van alles weten over je gezondheid. Bijvoorbeeld:
- welke ziektes je hebt gehad
- of je koorts hebt
- of je verkouden bent
- Soms meten ze je gewicht, je lengte, je bloeddruk of je hartslag. Dit doet geen pijn.
- Ze bespreken met jou en je ouders:
- hoe het gaat als je onder narcose gaat
- hoe jij het beste de narcose kunt krijgen: met een prik of met een kapje
- Wat jou kan helpen als je pijn hebt of bang bent.
Als je tegen de narcose op ziet, zeg het dan tegen de POS verpleegkundige of de slaapdokter!
Op de POS-poli krijg je een folder over de narcose. Dan kun je nog eens nalezen wat er is verteld.
Voor ouders
- Gebruikt uw kind bloedverdunningsmiddelen? Dan kan het zijn dat uw kind deze al vóór de operatie niet meer mag nemen. Overleg dit vóór de opnamedag al met de arts
- Gebruikt uw kind insuline? Dan raden we u aan om met de arts te overleggen. Misschien is het beter de dosis aan te passen.
- Is uw kind allergisch, bijvoorbeeld voor contrastvloeistof? Meld dit dan altijd.
- (Kinder)aspirine® is een pijnstiller die het bloed verdunt. Daardoor is er meer kans op nabloedingen. Geef uw kind daarom minstens twee weken voor de operatie geen (kinder) aspirine®. Als uw kind een pijnstiller nodig heeft, kunt u wel (kinder)paracetamol geven.
- Kort voor de narcose mag uw kind geen vaccinatie krijgen.
We houden de volgende periode aan:
- twee dagen voor de narcose geen DKTP- en meningokokken-vaccinatie
- twee weken voor de narcose geen BMR-vaccinatie
Tijdens de behandeling uitklapper, klik om te openen
De operatiedag
In “Narcose” lees je hoe het gaat als je onder narcose gaat. Je leest daar ook hoe het gaat op de dag dat je geopereerd wordt. Voor alle duidelijkheid vertellen we het hier nog een keer in het kort:
Thuis of op de afdeling
- Je mag ’s ochtends niet meer eten en drinken. Dat heet nuchter zijn.
Op de afdeling
- Als je wilt kun je de voorbereidingsspullen nog een keer bekijken.
- Je krijgt een operatiejasje aan en een naambandje om.
- Misschien krijg je een drankje, pilletje of zetpil.
- Als je aan de beurt bent, ga je in bed of bij je ouder op de arm.
- Jullie gaan samen naar de wachtruimte (holding) bij de operatiekamer.
In de holding
- Eén van je ouders en de pedagogisch medewerker of verpleegkundige doen een schort aan, blauwe ‘slofjes’ over de schoenen en zetten een speciale muts op.
- De medewerkers van de operatiekamer (met een speciaal pak en een muts) komen jullie ophalen. Meestal stellen ze nog wat vragen aan jou en je ouders.
- Ze nemen jou, één van je ouders en de pedagogisch medewerker of verpleegkundige mee naar de operatiekamer.
In de operatiekamer
- Je gaat op de operatietafel liggen
- Je krijgt drie monitorstickers op je borst geplakt.
- Je krijgt een plakker met daarin een klein lampje op je vinger of teen geplakt.
- Je krijgt de narcose met een kapje of een prik.
- Als je slaapt, gaat je vader of moeder terug naar de afdeling.
- De dokter plaatst de Hickman katheter.
In de uitslaapkamer
- Je ligt weer in je eigen bed als je wakker wordt.
- Eén van je ouders mag bij je komen zitten.
- Je hebt nog steeds de monitor-stickers en het lampje op je vinger.
- Je hebt een infuus in je hand.
- Je hebt nu een Hickman katheter. Bij het onderste sneetje (de insteekplaats) zie je hem zitten. Bij de huid kan hij vast zitten met een dunne hechting. Die lost vanzelf op.
- Op de insteekplaats zit geen pleister. Net onder de insteekplaats is de Hickman katheter wel vastgeplakt met pleisters. Daar overheen komt weer een doorzichtige pleister die tegen vocht kan (een televisiepleister). Zo blijft de Hickman katheter goed op zijn plek zitten.
- Op het bovenste sneetje zitten kleine pleisterstrips. Zo kan het sneetje goed dichtgaan. Zo kan het sneetje goed dichtgaan. Deze pleiserstrips mogen na 1 week verwijderd worden.
- Aan de Hickman katheter is een infuus aangesloten. Er loopt vocht door de Hickman katheter in je bloedvat.
- Als je goed wakker bent, rijden ze je met bed en al weer naar je afdeling.
Na de behandeling uitklapper, klik om te openen
Na de operatie
Terug op de afdeling
- Als je weer op je afdeling bent, mag je in je bed rustig wakker worden. De verpleegkundige komt regelmatig bij je kijken.
- Misschien voel je je niet zo lekker, ben je misselijk of heb je pijn op de plek waar de sneetjes zitten. Zeg het tegen je vader of moeder of tegen de verpleegkundige als er iets is. Ze kunnen er dan rekening mee houden of je extra medicijnen geven.
Hoe het bij jou zal gaan? Dat is moeilijk van tevoren te zeggen.
- Als je goed wakker bent, mag je weer wat drinken.
Bijwerkingen
Bijwerkingen van de narcose
Tijdens een narcose krijg je een buisje in je keel, dat helpt om te ademen. Soms heb je daardoor keelpijn of ben je wat hees als je wakker wordt. Dat gaat vanzelf weer over.
Door de narcose of de ingreep kun je misselijk zijn of overgeven. Je kunt hiervoor medicijnen krijgen van de verpleegkundige in de uitslaapkamer of op de afdeling.
Soms kan het even duren voordat je je weer helemaal de oude voelt. Dit is normaal.
Zelfs als een operatie helemaal goed is gedaan (“volgens het boekje”), kunnen er problemen ontstaan. Zulke problemen noemen we complicaties.
Complicaties
Complicaties van de Hickman katheter
Ook bij het inbrengen van een Hickman katheter gaan de dingen soms anders dan de bedoeling is. Gelukkig gebeurt dit niet zo vaak.
Wat kun jij merken van een complicatie tijdens het inbrengen van een Hickman katheter?
- Aanprikken van een slagader
soms prikt de dokter in een slagader in plaats van een ader. Dit ziet hij meestal direct. Soms zie je dan aan de buitenkant een bloeduitstorting (een grote blauwe plek).
- Bloeding in de borstkasholte
Heel zelden is er een bloeding in je borstkasholte. Je krijgt dan tijdens de operatie een slangetje (een drain) in je borstkastholte. Het bloed kan er dan uitlopen. Om te zorgen dat je geen bloedarmoede krijgt, krijg je dan meestal extra bloed door het infuus. Als de bloeding gestopt is, halen we de drain er weer uit.
- Klaplong
Heel zelden prikt de dokter een long aan. De long lekt dan lucht in de borstkasholte. Er ontstaat dan een klaplong. Je krijgt dan tijdens de operatie een drain in de borstkasholte om de lucht naar buiten te laten. Als je long het weer goed doet, halen we de drain er weer uit.
Ook als je de Hickman katheter al hebt, kunnen er in de loop van de tijd complicaties ontstaan:
- Trombose
Ook al zit een Hickman katheter in een groot bloedvat, toch kan het bloedvat soms dichtslibben door bloedstolsels. Dat heet trombose. De verpleegkundige of de dokter probeert dan met bloedverdunnende medicijnen de Hickman katheter weer open te krijgen.
- Infectie
Je kunt een ontsteking krijgen bij je Hickman katheter. De insteekopening kan rood worden, er kan pus uit komen, het kan pijn doen en je kunt koorts krijgen. We halen de Hickman katheter er dan uit tijdens een operatie. Later krijg je dan meestal een nieuwe.
- Per ongeluk terugtrekken van de Hickman katheter
Het kan gebeuren dat de Hickman katheter per ongeluk (een stukje) uit het bloedvat wordt getrokken. Als het viltje al is vastgegroeid, gebeurt dat minder snel. Toch blijft het heel belangrijk om de Hickman katheter altijd goed vast te plakken.
Complicaties van de narcose
Ernstige complicaties door de narcose komen tegenwoordig nog maar zeer zelden voor.
Leven met uitklapper, klik om te openen
Je hebt een Hickman katheter; wat mag je wel, wat mag je niet
Verzorging in de eerste weken na de operatie
- De insteekplaats/huidpoort moeten we regelmatig schoonmaken en pleisters vervangen die loslaten. De eerste keer kan dat gevoelig zijn, omdat het wondje nog pijn doet. Je kunt zelf niet goed zien hoe dat gaat, omdat je dan op je rug ligt. De verpleegkundige kan je precies vertellen wat ze doet en wat je kunt verwachten.
- Het wondje onder het sleutelbeen heeft meestal pleisterstrips. Het is niet erg als de randjes ervan los beginnen te laten. Na 7 dagen mag je ze er af halen. Overleg wel eerst met je ouders. Of doe het samen.
- Je mag in bad en douchen als de chirurgische wondjes genezen zijn. Wel moet de insteekopening boven het water blijven als je in bad gaat.
Verzorging na twee weken
- Als je Hickman katheter niet is aangesloten op een infuus, mag je gewoon douchen.
- Na het douchen moet je de insteekopening goed droog maken en inspecteren.
- Als je insteekopening droog is, mag je in bad. Het water mag tot je navel komen. De Hickman katheter en de infuuslijnen mogen niet nat worden. Plak de Hickman katheter daarom naar boven toe vast.
- Je mag niet zwemmen met een Hickman katheter. Je voorkomt zo dat hij loslaat of dat je een infectie krijgt.
- Is je Hickman katheter vastgegroeid? Dan kan je weer zoveel mogelijk je gewone dingen doen (behalve zwemmen).
Hoe ga je om met een Hickman katheter?
- Je ouders (of iemand anders) mogen je nooit onder je oksels optillen! De Hickman katheter kan dan verschuiven. Hij komt dan minder goed in het bloedvat te liggen. Daarom mag je ook niet aan je armen gaan hangen.
- Infuuslijnen mogen niet op de grond liggen. Er kan dan vuil aan de lijn blijven hangen. Daardoor kun je een ontsteking krijgen.
- Bekijk elke dag samen met je ouders hoe de insteekopening er uit ziet. Je ouders bellen de behandelende dokter als:
- de insteekopening rood is
- de insteekopening dik/gezwollen is
- er bloed uit komt
- er pus uit komt
- als je koorts hebt
- Soms ziet de insteekopening er na ongeveer twee weken een beetje rood uit. Dit is normaal. Als het maar geen pijn doet, er geen bloed of pus uit komt en na een paar dagen weer weg is.
- Als je Hickman katheter lange tijd niet wordt gebruikt, kom je elke vier weken naar de polikliniek. We spuiten hem dan door met een bloedverdunnende vloeistof (heparine). Zo voorkomen we dat er stolsels in je Hickman katheter gaan zitten en hij verstopt raakt.
- Het is héél belangrijk dat je Hickman katheter goed is vastgeplakt. De verpleegkundige in het ziekenhuis zorgt daar voor. Jij of je ouders mogen de pleisters waar de Hickman katheter mee vastgeplakt is, niet zelf vervangen. Ook niet als ze loslaten. Je ouders mogen dan wel pleisters bijplakken en nemen dan contact op met het ziekenhuis. De verpleegkundige zegt dan wat je ouders moeten doen. De volgende keer dat je in het ziekenhuis komt, krijg je nieuwe pleisters.
- Als jouw Hickman katheter niet gebruikt wordt, moet je goed opletten dat het afsluitdopje goed vast zit.
- Let er ook op dat het klemmetje alleen op het verdikte stukje de Hickman katheter afklemt.
- Draag geen strakke, knellende kleren over de plek waar de insteekopening zit. De plek bij het viltje (de bobbel) kan daardoor gaan irriteren en pijn gaan doen.
- Je ouders krijgen een klemmetje (met instructie) voor noodgevallen mee naar huis. Noodgevallen zijn het lekken van bloed uit de katheter en/of het loslaten van het klemmetje of afsluitdopje. Er kan dan lucht in de lijn komen.
- Als je de Hickman katheter niet meer nodig hebt, kom je naar het ziekenhuis. voor een dagopname. De dokter haalt de Hickman katheter er dan weer uit. Dat gebeurt tijdens een kleine operatie onder narcose.
Wanneer moet je contact opnemen met het ziekenhuis?
Je ouders bellen zo snel mogelijk met de behandelende dokter als:
- er vocht of pus uit de insteekopening komt
- de insteekopening rood is
- de insteekopening dik/gezwollen is
- de insteekopening vies ruikt
- je koorts hebt boven de 38.5 ºC
- de katheter lekt of heeft gelekt
- de katheter niet meer makkelijk doorgespoten kan worden
Buiten kantooruren bellen ze met de dienstdoende kinderarts.
Je ouders bellen met de behandelende dokter of met de verpleegkundige of bespreken het bij de volgende afspraak als je huid bij het viltje (bij de kleine bobbel) pijn doet, gevoelig, rood en/of geïrriteerd is.
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek kinderchirurgie, hebt u een verwijzing nodig van de huisarts of specialist.
Polikliniek Kinderchirurgie
De polikliniek is bereikbaar van maandag tot en met vrijdag tussen 08.30 - 16.30 uur.
